La pandemia causata dal coronavirus è un evento drammatico che caratterizzerà per sempre il XXI secolo, poiché ha sconvolto la popolazione mondiale, influenzando l’aspetto sociale ed economico di intere comunità.
A causare tale epidemia, che è riuscita a mettere in difficoltà la tutela della salute pubblica e che ancora oggi fa discutere in tema di sicurezza e libertà personali, è il virus SARS-Cov-2 (Severe acute respiratory syndrome-Coronavirus type 2), noto anche come COVID-19.
Si tratta di un virus che colpisce soprattutto l’apparato respiratorio, causando polmoniti atipiche. Il COVID-19 lega il recettore per l’ACE-2 (enzima 2 di conversione dell’angiotensina, un peptide coinvolto nella regolazione della pressione arteriosa) per infettare le cellule e moltiplicarsi.

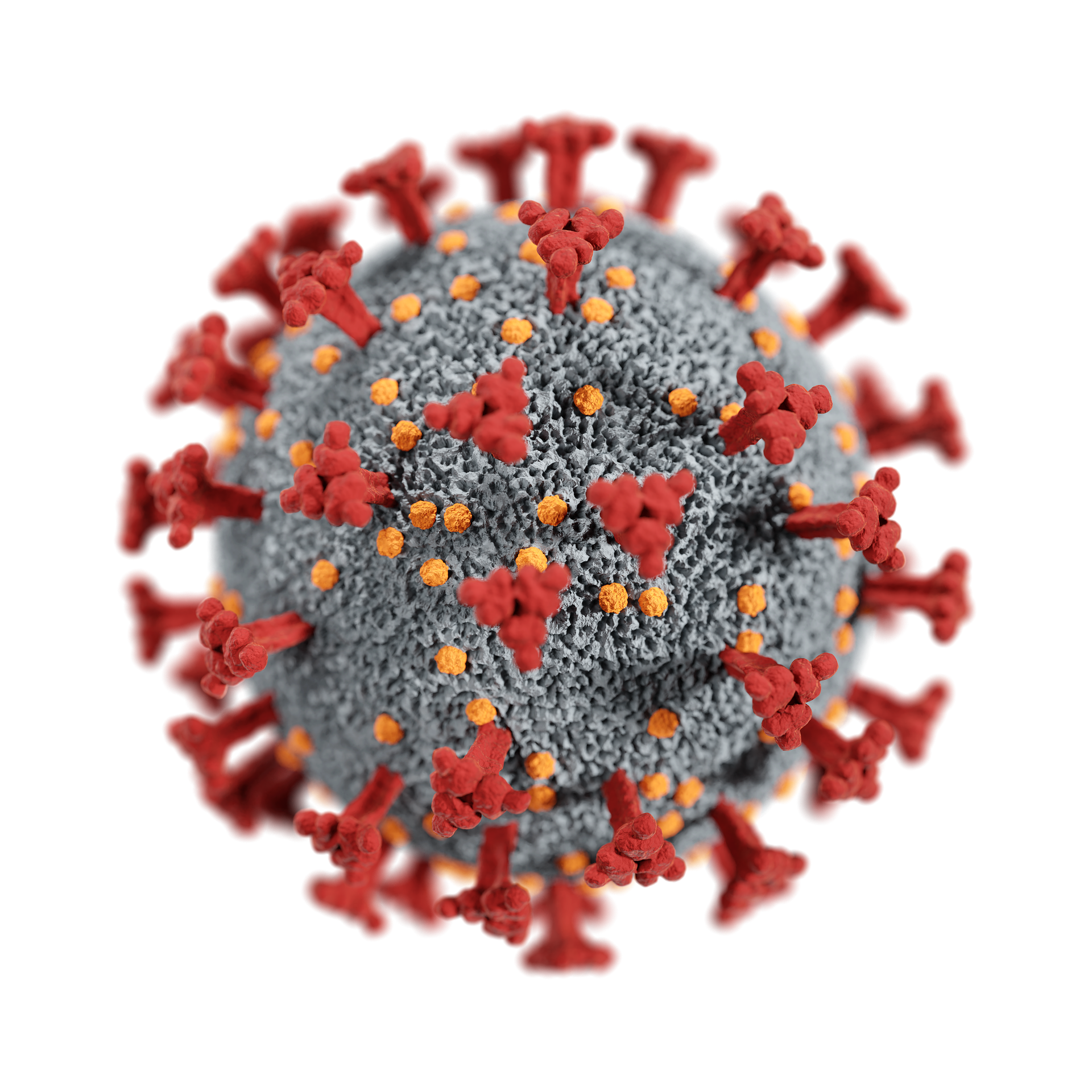
Nella figura sono rappresentati i principali responsabili del meccanismo d’azione del Coronavirus:
- la Glicoproteina S e il legame al recettore ACE2;
- la Proteina M (di membrana);
- la Dimero emagglutinina esterasi (HE), importante per il rilascio del virus nella cellula ospite;
- la Proteina E, che aiuta la S a legare il recettore ACE2.
Il COVID-19, tra le varie manifestazioni, provoca la cosiddetta “tempesta citochinica”, ovvero va a scatenare una produzione massiva di molecole a carattere proinfiammatorio. Di conseguenza, si può dedurre come il COVID- 19 possa causare una reazione esagerata del sistema immunitario.
Oltre a questo fenomeno si possono manifestare poi una serie di sintomi, ormai piuttosto noti, quali:
- problemi neurologici, tra cui spiccano la perdita della sensibilità gustativa (ageusia) e dell’olfatto (anosmia);
- problemi cardiovascolari, in particolare tromboembolismo;
- disturbi renali;
- altre conseguenze di diversa gravità, tra le quali la più pericolosa è lo shock settico.
Non è detto comunque che queste manifestazioni siano sempre presenti, perché il paziente affetto da Coronavirus, in alcuni casi, può presentare anche un decorso lieve o asintomatico. La ricerca ha investito fino ad oggi (e lo farà ancora in futuro) enormi sforzi nella comprensione dell’origine e dei meccanismi patogenetici di questo virus.
Covid-19: virus naturale o creatura di laboratorio?
Sull’origine del coronavirus si è detto molto. Si è partiti dalla teoria della trasmissione animale – uomo, fino a toccare ipotesi più complottistiche, che vedono sotto accusa alcuni scienziati e la manipolazione genetica in laboratorio.
Al di là di queste speculazioni, gli studi condotti sulla sequenza del virus hanno comunque dimostrato che si tratta di un bel “collage”. Sono, infatti, presenti somiglianze di materiale genetico con diverse specie, quali: serpenti, pipistrelli, pangolino, lumache acquatiche tropicali e poriferi.
Questo è un aspetto molto interessante, perché si tratta sempre di animali dotati di veleni e tossine che sono capaci di agire, tra l’altro, a livello neurologico e gastrointestinale.
Per quanto riguarda la caratterizzazione biologica, ormai sappiamo che il SARS-Cov-2 è un virus a RNA della famiglia dei Coronaviridae, conosciuti per causare malattie respiratorie più o meno gravi.
Tra queste malattie ricordiamo:
- MERS-CoV (Middle East respiratory syndrome) sindrome respiratoria mediorientale,
- SARS (Severe acute respiratory syndrome) sindrome respiratoria acuta grave,
- raffreddore,
- rinite comune.
Cosa c’entra il microbiota con il covid-19?
Il corpo umano ospita una comunità numerosissima di microorganismi, chiamata MICROBIOTA.
Parliamo di una quantità molto elevata di microorganismi residenti soprattutto nell’intestino (1014), oltre ai “distaccamenti” di microbiota presenti in altri distretti (genitourinario, cutaneo e via dicendo).
Questo microbiota non solo è tanto diffuso nel nostro corpo, ma svolge una parte attiva di rilievo, in quanto ricopre importanti funzioni per l’integrità ed il buon lavoro degli apparati.
Partecipa anche alla difesa dai patogeni, sia come supporto costante per il sistema immunitario (favorisce lo sviluppo e la funzionalità ma evita risposte esagerate), sia per competizione diretta coi microorganismi “invasori”.
Tenendo conto di tutti questi aspetti, gli scienziati hanno iniziato a chiedersi quale ruolo potesse svolgere il microbiota nei confronti del SARS-CoV-2.
In particolare, ci si è occupati del ruolo del microbiota respiratorio in prima linea, ma anche del microbiota intestinale, la comunità più numerosa studiata e conosciuta al momento.
Da questi studi, sono emersi molti possibili punti di contatto tra il coronavirus e il microbiota. Ecco qui di seguito le osservazioni principali a sostegno di questa ipotesi:
- Il SARS-CoV-2 ha una trasmissione per via aerea ma anche, verosimilmente, per via oro-fecale e anche tramite il torrente circolatorio (una volta penetrato nell’organismo).
- Il microbiota intestinale (con predominanza di Bacteroidetes e Firmicutes) e il microbiota respiratorio (predominanza di Proteobacteria) “comunicano” e si influenzano a vicenda.
Ricordiamo a proposito che la composizione e l’equilibrio microbico assicurano una corretta funzionalità degli apparati, mentre uno squilibrio danneggia le barriere mucose localmente, permettendo l’ingresso a: patogeni, tossine, metaboliti di scarto e citochine infiammatorie, che a loro volta inducono danno sistemico e allertano il sistema immunitario. La conseguenza è che si va a scatenare una infiammazione locale e sistemica, che può aggravare, invece di risolvere, la situazione.
- Tra i vari sintomi iniziali dell’infezione da SARS-CoV-2 ci possono essere:
- diarrea,
- dolore addominale,
- inappetenza,
- vomito,
- talora sanguinamento,
Questi possono presentarsi anche prima della comparsa dei sintomi respiratori; in questo caso i pazienti tenderanno a manifestare conseguenze dell’infezione in forma più severa.
- Il SARS-CoV-2 è stato ritrovato nelle feci dei pazienti, anche in quelli con tampone orale negativo e senza sintomi gastrointestinali.
Questo ha portato ad ipotizzare un’attività “indipendente”, prevalentemente quiescente a livello intestinale e con una più lunga permanenza rispetto ad altri siti.
- I recettori per ACE-2 sono diffusi anche a livello gastrointestinale. Mediano il trasporto degli aminoacidi neutri quali: triptofano, tirosina, valina e treonina, che sono tutti coinvolti nell’infiammazione locale, nel mantenimento dell’omeostasi del sistema immunitario (sistema triptofano/indolo), nel mantenimento della eubiosi (equilibrio del microbiota) e nell’insorgenza di diarrea (intervenendo nel meccanismo di trasporto del sodio).
- Il microbiota respiratorio si modifica durante l’infezione da SARS-Cov-2 (aumento di specie patogene: Klebsiella oxytoca, Rothia mucilaginosa, virus del mosaico del tabacco).
- L’influenza virale e le infezioni respiratorie modificano il microbiota intestinale, con conseguente riduzione dei Lattobacilli e aumento degli Enterococchi.
Nell’ infezione da SARS-CoV-2, inoltre, si nota:
– Una predominanza di Veillonella, Streptococcus, Actinomyces.
– Una diminuzione di specie a potenziale immunomodulatorio come i Bifidobatteri, Faecalibacterium Prausnitzii ed Eubacterium rectale.
Queste specie influenzano la regolazione dell’espressione del recettore ACE2 (il recettore utilizzato dal coronavirus per entrare nelle cellule umane) e la produzione di acidi grassi a catena corta (SCFAs), responsabili di mantenere l’integrità della barriera mucosa intestinale e di legare le cellule dendritiche ed i macrofagi, contribuendo all’immunomodulazione.
In queste condizioni i pazienti mostrano livelli più elevati di citochine proinfiammatorie e decorso peggiore.
- La disbiosi intestinale indotta dal SARS-CoV-2, mina anche l’integrità della barriera ematoencefalica e favorisce la neuroinfiammazione e l’insorgenza di sintomi neurologici e disordini psichiatrici.
- I peptidoglicani – ovvero il complesso polimero che costituisce l’intelaiatura della membrana dei batteri – del Bacillus subtilis (in particolare la surfactina) riducono l’infettività del SARS-CoV-2.
- La prognosi peggiore si ha nei pazienti che presentano una condizione proinfiammatoria (obesità, aterosclerosi, diabete II, malattie tipiche dell’età più avanzata) correlata ad una disbiosi che è caratterizzata da bassa diversità batterica.
Ma è vero anche il contrario.
Le modificazioni del microbiota verso una bassa diversità di specie portano ad una infiammazione sistemica di basso grado, più tipica degli anziani. Questi, infatti, sono tra i pazienti a decorso peggiore di SARS-CoV-2 e presentano una riduzione di Lachnospiraceae e Succinivibrionaceae. La guarigione dall’infezione del SARS-CoV-19 si accompagna ad un ri-aumento di Bacteroidetes.
Il microbiota può aiutare le nostre difese immunitarie
In conclusione, le evidenze sembrano confermare ancora una volta che il microbiota è parte integrante del nostro organismo e l’eubiosi (ovvero una condizione di equilibrio microbiotico) aiuta a mantenere un buono stato di salute generale.
La dieta con alimenti antiinfiammatori e antiossidanti (fibre, frutta e verdura soprattutto), i probiotici (guarda anche art. 9 ‘Cosa sono i probiotici?‘) ed i prebiotici (guarda anche art. 10 ‘Cosa sono i prebiotici e a cosa servono?‘) hanno mostrato utilità nel mantenere l’equilibrio del microbiota e nel proteggere dalle infezioni delle alte vie respiratorie.
Inoltre, Bifidobatteri e Lattobacilli hanno mostrato di aumentare l’efficacia del vaccino per la H1N1, H5N1 e H3N2 (3 tipi di influenza virale).
L’idea che possano essere utili anche per i pazienti con SARS-Cov-19 è attraente e sarebbe di grande utilità per migliorare le terapie di prevenzione e di risoluzione della patologia.
Ad ogni modo, per godere di buona salute e proteggersi il più possibile, è importante quindi prendersi cura della propria dieta, dello stile di vita, ma anche del microbiota.
Nei casi in cui un’integrazione risulti necessaria, però, non bastano dei normali “fermenti lattici” a ripristinare il corretto equilibrio.
Per questo nasce MASUROTA®: frutto della ricerca Deltha Pharma, in collaborazione con l’Università Cattolica del Sacro Cuore e Policlinico Agostino Gemelli di Roma, è un integratore alimentare a base di probiotici attentamente selezionati, potenziati dal prebiotico INULINA.
Disponibile in due formulazioni, entrambe ad alto dosaggio (25 miliardi di cellule vive e 50 miliardi di cellule vive), il MASUROTA® favorisce il corretto equilibrio della flora batterica intestinale e supporta il suo naturale ripristino in caso di squilibri e disbiosi. La composizione relativa ai ceppi utilizzati è unica sul mercato e lo dimostra il brevetto attualmente depositato presso l’Università Cattolica del Sacro Cuore.
Bibliografia
- Brogna C. The Covid-1 virus double pathogenic mechanism. A new perspective. doi:10.20944/preprints202004.0165.v2
- Dhar D and Mohanty A. Gut microbiota and Covid-19: possible link and implications. Virus Res 2020;285;198018
- Donati Zeppa S et al. Gut microbiota status in COVID-19: an unrecognized player? Frontiers in cellular and infection microbiology 2020;10;576551
- Ferreira C et al. Gut microbiota dysbiosis-immune hyperresponse-inflammation triad in coronavirus disease 2019 (COVID-19): impact of pharmacological and nutraceutical approaches. Microorganism 2020;8:1514
- Villapol S. Gastrointestinal symptoms associated with COVID-19: impact on the gut microbiome. Transl Res 2020;226:57
- Yeoh YK et al. Gut microbiota composition reflects disease severity and dysfunctional immune responses in patients with COVID-19. Gut 2021;70:698
- Battaglini D et al. The role of dysbiosis in critically III patients with Covid-19 and acute respiratory distress syndrome. Frontiers in Medicine 2021;8:671714
- Concas G et al.Twelve months with COVID-19: what gastroenterologists need to know. Digestive diseases and sciences 2021
- Devaux CA et al. New insights into the physiopathology of COVID-19: SARS-CoV-2 associated gastrointestinal illness. Frontiers in Medicine 2021;8:640073
- Hussain I et al. Role of gut microbiome in COVID-19: an insight into pathogenesis and therapeutic potential. Frontiers in Immunology 2021;12: 766965
- Chattoparday I and Shankar EM. SARS-CoV-2-indigenous microbiota nexus: does gut microbiota contribute to inflammation and disease severity in COVID-19? Frontiers in cellular and infection microbiology 2021; 11:590874
- Jabczyk M et al. Microbiota and its impact on theimmune system in COVID-19-a narrative review. J Clin Med 2021;10:4537
- Kim HN et al. Reversion of gut microbiota during the recovery phase in patients with asymptomatic or mild COVID-19:longitudinal study.Micoorganisms 2021;9:1237
- Kim HS. Do an altered gut microbiota and an associated leaky gut affect COVID-19 severity? Perspective 2021: 12(1):e03022-20
- Liu TFD et al. Gut and airway microbiota and their role in COVID-19 infection and pathogenesis: a scoping review. Infection 2021; https://doi.org/10.1007/s15010-021-01715-5
- Manosso LM et al. Microbiota-Gut-Brain communication in the SARS-CoV-2 infection.Cells 2021;10:1993
- Moreira-Rosario A et al. Gut microbiota diversity and C-reactive protein are predictors of disease severity in COVID-19 patients. Frontiers in Microbiology 2021;12:705020
- Rajput S et al. Ind J Clin Biochem 2021;36(3):266-77
- Sajdel-Sulkowska EM. Neuropsychiatric ramifications of COVID-19: short chain fatty acids deficiency and disturbance of microbiota gut-brain axissignaling. BioMed Res Int 2021; https://doi.org/10.1155/2021/7880448
- Zhang J et al. Gastrointestinal symptoms, pathophysiology and treatment in COVID-19. Genes and Diseasea 2021;8:385.400
- Zuo T et al. Depicting SARS-CoV-2 faecal viral activity in association with gut microbiota composition in patients with COVID-19. Gut 2021;70:276